
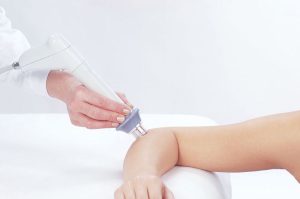
O tratamento por ondas de choque é uma tecnologia médica avançada que oferece uma solução não invasiva para diversas condições musculoesqueléticas. Utilizando ondas acústicas de alta energia, esse tratamento estimula os processos naturais de cura do corpo, promovendo a regeneração de tecidos e aliviando a dor.
A terapia por ondas de choque é um tratamento médico que usa ondas de som de alta energia para ajudar a curar diversas condições de saúde, principalmente problemas relacionados aos músculos, tendões e ossos. Imagine que essas ondas de som, que são muito mais intensas do que as ondas sonoras normais que podemos ouvir, são direcionadas exatamente para a área do corpo onde você tem dor ou inflamação.
Aqui está como funciona de forma simples:
Geração das Ondas: Um dispositivo especial cria ondas de som de alta energia.
Aplicação no Corpo: Essas ondas são então aplicadas na pele e direcionadas para a área específica que precisa de tratamento, usando um gel para ajudar as ondas a viajar eficientemente.
Ação Terapêutica: As ondas de choque entram no corpo e atingem a área alvo, onde elas podem estimular a cura de várias maneiras. Isso inclui promover a formação de novos vasos sanguíneos, melhorar a circulação sanguínea, ajudar na reparação de tecidos danificados e até mesmo quebrar depósitos de cálcio.

A Terapia por Ondas de Choque (TOC) tem um impacto significativo no tratamento de várias condições musculoesqueléticas, promovendo a cura e o alívio da dor através de mecanismos biológicos complexos. Seus efeitos e mecanismos de ação são multifacetados, abrangendo desde a promoção da regeneração de tecidos até a modulação da dor. Vamos explorar detalhadamente esses aspectos:
Mecanismo: As ondas de choque estimulam a liberação de fatores de crescimento, como o Fator de Crescimento Endotelial Vascular (VEGF) e o Fator de Crescimento Semelhante à Insulina (IGF). Estes fatores de crescimento promovem a formação de novos vasos sanguíneos (neoangiogênese) na área tratada.
Efeito Biológico: A neoangiogênese melhora o suprimento de sangue e a oxigenação nos tecidos afetados, facilitando o processo de cura e reparo tecidual.
Mecanismo: A TOC pode reverter o ambiente inflamatório crônico, restabelecendo o processo natural de cura. As ondas de choque aumentam a permeabilidade da membrana celular, permitindo uma melhor troca de substâncias que ajudam na cura e redução da inflamação.
Os efeitos biológicos da Terapia por Ondas de Choque no corpo são abrangentes e interconectados, promovendo a cura através da melhoria da circulação sanguínea, estimulação da regeneração de tecidos, redução da inflamação e modulação da dor. Esses mecanismos de ação tornam a TOC uma ferramenta valiosa e eficaz no tratamento de uma ampla gama de condições musculoesqueléticas, oferecendo uma alternativa não invasiva e com poucos efeitos colaterais para o alívio da dor e a recuperação da função.
A terapia por ondas de choque é utilizada para tratar uma variedade de condições, principalmente aquelas relacionadas ao sistema musculoesquelético. A eficácia do tratamento pode variar dependendo de vários fatores, incluindo a condição específica tratada, a duração da condição, a severidade dos sintomas e a resposta individual do paciente. Abaixo, listo algumas das condições mais comumente tratadas com ondas de choque e suas respectivas porcentagens de sucesso, com base em estudos e revisões clínicas disponíveis até a última atualização:




É importante notar que essas porcentagens são estimativas baseadas em estudos e podem variar. Além disso, o sucesso do tratamento por ondas de choque depende não apenas da técnica em si, mas também de fatores como a qualidade do diagnóstico, a experiência do profissional de saúde que realiza o tratamento, e o cumprimento das recomendações de cuidados pós-tratamento pelo paciente.
A terapia por ondas de choque é uma opção de tratamento valiosa, especialmente para pacientes que não responderam bem a abordagens de tratamento mais conservadoras, como fisioterapia ou medicação. No entanto, como qualquer tratamento médico, é crucial discutir todas as opções disponíveis com um profissional de saúde qualificado para determinar a abordagem mais adequada para cada caso específico.
A terapia por ondas de choque oferece vários diferenciais significativos em comparação com outros métodos de tratamento para condições musculoesqueléticas, tornando-a uma opção atraente tanto para pacientes quanto para profissionais de saúde. Aqui estão alguns dos principais diferenciais:
Os diferenciais da terapia por ondas de choque, incluindo sua natureza não invasiva, a ausência de necessidade de medicamentos ou anestesia, a capacidade de estimular a regeneração natural do corpo, sua eficiência, aplicabilidade a uma ampla gama de condições, e taxas de sucesso favoráveis, fazem dela uma opção de tratamento atraente e eficaz para muitas condições musculoesqueléticas. Como sempre, é essencial consultar um profissional de saúde qualificado para determinar a adequação dessa terapia para cada caso individual.
A intensidade das ondas de choque pode ser ajustada para minimizar o desconforto, garantindo ao mesmo tempo a eficácia do tratamento.
A Terapia por Ondas de Choque é uma opção de tratamento eficaz e segura para várias condições musculoesqueléticas, oferecendo uma abordagem não invasiva e com poucos efeitos colaterais. Como sempre, é importante consultar um profissional de saúde qualificado para determinar a adequação da TOC para sua condição específica e discutir um plano de tratamento personalizado.
A viscosuplementação é um tratamento médico avançado destinado a melhorar a qualidade de vida de pacientes com dor articular, especialmente aqueles que sofrem de osteoartrite. Este procedimento minimamente invasivo envolve a injeção de ácido hialurônico diretamente na articulação afetada, proporcionando alívio da dor e melhoria da mobilidade.
O ácido hialurônico é uma substância naturalmente presente no corpo humano, atuando como um lubrificante e absorvente de choques nas articulações. Ele é produzido pelas células do tecido conjuntivo e é um componente essencial do líquido sinovial, que facilita o movimento suave das articulações. Com o avanço da idade ou devido a condições como a osteoartrite, a concentração e a qualidade do ácido hialurônico podem diminuir, levando à dor e à rigidez articular.
A viscosuplementação é particularmente indicada para pacientes com osteoartrite leve a moderada que não responderam adequadamente a outras formas de tratamento conservador, como fisioterapia, uso de medicamentos anti-inflamatórios ou analgésicos. As articulações mais comumente tratadas incluem o joelho, o ombro e o quadril.
O ácido hialurônico (AH) é uma molécula naturalmente presente no corpo humano, desempenhando um papel crucial em várias funções biológicas, especialmente na manutenção da hidratação e na estrutura dos tecidos. No contexto de seu uso terapêutico, particularmente na forma de viscosuplementação para tratamento de condições articulares como a osteoartrite, o ácido hialurônico atua através de vários mecanismos de ação detalhados:
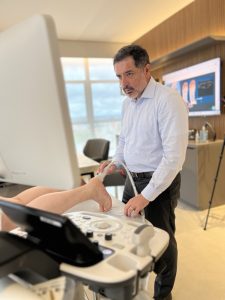
A administração de ácido hialurônico é feita diretamente na articulação afetada através de injeções. O procedimento é geralmente rápido e pode ser realizado no consultório médico, com o uso de técnicas de imagem, como o ultrassom, para garantir precisão na aplicação.
A infiltração guiada por ultrassom para a injeção de ácido hialurônico nas articulações oferece várias vantagens significativas, tanto para o médico quanto para o paciente. Este método utiliza imagens de ultrassom em tempo real para guiar a agulha até o local exato da articulação que requer tratamento. Aqui estão as principais vantagens dessa abordagem:
A infiltração guiada por ultrassom para a injeção de ácido hialurônico é uma técnica avançada que oferece várias vantagens, tornando-a uma escolha preferencial para o tratamento de condições articulares como a osteoartrite. Essa abordagem melhora a precisão, segurança e eficácia do tratamento, contribuindo para melhores resultados clínicos e maior satisfação do paciente.
Os pacientes podem esperar uma redução significativa da dor e uma melhoria na mobilidade articular. Os efeitos podem ser notados após algumas semanas e podem durar vários meses, dependendo da resposta individual do paciente. Efeitos colaterais são geralmente leves e podem incluir dor e inchaço no local da injeção, que normalmente desaparecem em poucos dias.
A viscosuplementação representa uma opção de tratamento promissora para pacientes que buscam alívio da dor articular sem recorrer a procedimentos mais invasivos, como a cirurgia. Com benefícios comprovados, incluindo a melhoria da mobilidade e a redução da dor, este tratamento pode ser um passo importante na jornada para uma vida mais ativa e confortável.
A bursite do ombro é uma condição inflamatória que afeta a bursa, uma pequena bolsa cheia de líquido que serve como amortecedor entre os ossos e os tecidos moles do ombro (tendões e músculos). Quando essa bursa se inflama, pode causar dor, rigidez e limitação no movimento do ombro, impactando significativamente a qualidade de vida do paciente.
A bursite do ombro pode ser resultado de várias causas, incluindo:
A infiltração, ou injeção terapêutica, é um método de tratamento que envolve a aplicação direta de medicamentos na área inflamada. As vantagens deste tratamento incluem:
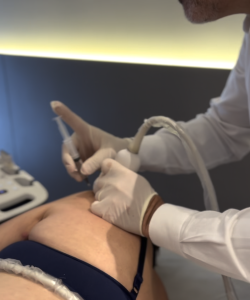
A infiltração para bursite do ombro é realizada em um ambiente clínico. O procedimento geralmente envolve as seguintes etapas:
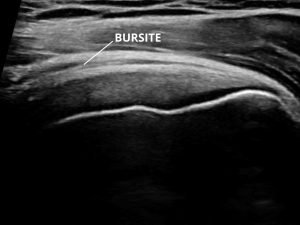
Pacientes com bursite do ombro devem considerar a infiltração como uma opção de tratamento por várias razões:
A bursite do ombro é uma condição que pode limitar significativamente as atividades diárias devido à dor e à rigidez. A infiltração oferece uma abordagem eficaz e direcionada para o tratamento, proporcionando alívio rápido e recuperação mais ágil. Se você está sofrendo de bursite do ombro, discuta com seu médico ortopedista a possibilidade de infiltração como uma opção de tratamento para sua condição.
A ruptura do manguito rotador é uma lesão comum do ombro que afeta um ou mais tendões do grupo de músculos e tendões que proporcionam estabilidade e mobilidade ao ombro. Essa condição pode resultar de desgaste crônico, envelhecimento, ou trauma, levando a dor e limitação funcional significativas.
As rupturas do manguito rotador podem ser classificadas em traumáticas ou degenerativas. Lesões traumáticas geralmente ocorrem devido a quedas, impactos diretos ou movimentos bruscos do ombro. Já as degenerativas estão relacionadas ao desgaste progressivo dos tendões, comum em pessoas mais velhas ou naquelas que realizam atividades repetitivas com os braços.
Os principais sintomas incluem:
O diagnóstico da ruptura do manguito rotador geralmente envolve uma combinação de exame físico e exames de imagem. O médico pode realizar testes específicos para avaliar a força e a amplitude de movimento do ombro. Exames de imagem, como ultrassonografia ou ressonância magnética, são usados para confirmar a presença e a extensão da ruptura.
O tratamento pode ser conservador ou cirúrgico, dependendo da gravidade da lesão, da idade do paciente, e de suas necessidades funcionais.
A ruptura do manguito rotador é uma causa comum de dor e disfunção no ombro, mas com o diagnóstico e tratamento adequados, muitos pacientes conseguem retornar às suas atividades normais com redução significativa da dor. É importante que indivíduos com sintomas de ruptura do manguito rotador procurem avaliação médica para determinar a melhor estratégia de tratamento para sua situação específica.
Uma lesão no manguito rotador pode surgir de forma súbita, como resultado de um acidente ou queda, ou pode ser ocasionada gradualmente pelo desgaste natural relacionado ao envelhecimento e à degeneração dos tendões.
Geralmente, você experimentará dor na parte frontal do ombro, que se estende ao longo do braço. Essa dor pode se intensificar durante atividades que envolvem movimentos acima da cabeça, como levantar objetos ou estender o braço (por exemplo, jogar tênis ou pintar um teto).
Você pode sentir desconforto ao tentar dormir do lado afetado. Além disso, é possível que você perceba fraqueza no braço e dificuldade para realizar tarefas cotidianas, como pentear o cabelo ou alcançar as costas.
No caso de uma rotura (ou ruptura) causada por uma lesão aguda, é provável que você experimente dor intensa, uma sensação de estalo e uma imediata fraqueza no braço.
Uma rotura no manguito rotador pode se estender ou aumentar ao longo do tempo. Isso pode ocorrer:
Se você sabe que tem uma rotura no manguito rotador, o aumento da dor e a diminuição da força podem indicar que a lesão está se tornando maior.
Se você tiver lesionado o ombro ou estiver sofrendo de dor crônica no ombro e braço, é recomendado buscar um especialista em cirurgia do ombro. Eles poderão fazer o diagnóstico e iniciar o tratamento adequado. Seu médico poderá recomendar a realização de exames de imagem, como ressonância magnética (RM) ou ultrassonografia, para confirmar o diagnóstico.
A identificação precoce e o tratamento imediato de uma rotura do manguito rotador podem prevenir sintomas como perda de força e limitação de movimento.
Caso o diagnóstico já tenha sido feito por seu médico de confiança, um especialista em cirurgia do ombro poderá revisar as opções de tratamento, tanto cirúrgicas como não cirúrgicas, e iniciar o plano adequado para o seu caso.
A maioria das rupturas do manguito rotador podem ser tratadas de forma não cirúrgica, utilizando um ou mais dos seguintes tratamentos:
Embora a maioria das rupturas não seja capaz de se curar espontaneamente, muitas vezes é possível obter uma boa função sem a necessidade de cirurgia.
No entanto, se você for uma pessoa ativa ou usar constantemente o braço elevado acima da cabeça, para atividades tanto esportivas como laborativas, geralmente é recomendada a cirurgia, pois muitas roturas não irão melhorar sem intervenção cirúrgica.
A cirurgia é indicada nos seguintes casos:
A reabilitação desempenha um papel fundamental no tratamento tanto não cirúrgico quanto cirúrgico de uma ruptura do manguito rotador.
Quando ocorre uma ruptura, é comum ocorrer atrofia dos músculos ao redor do braço e perda de movimento no ombro. Para recuperar a força e melhorar a função do ombro, é necessário seguir um programa de exercícios ou fisioterapia.
Após a cirurgia, é importante proteger o reparo realizado e evitar certas atividades que possam comprometer a cicatrização. Nesse sentido, um fisioterapeuta especializado pode fornecer um programa de reabilitação seguro e progressivo.
Embora a cirurgia repare o tendão lesionado, os músculos ao redor do braço permanecem enfraquecidos, sendo necessário um esforço significativo na reabilitação para obter sucesso no tratamento. A reabilitação completa após a cirurgia pode levar vários meses.
Um especialista em Cirurgia do Ombro poderá prescrever um programa de reabilitação adequado com base no seu quadro clínico e também baseado no resultado da cirurgia.
Fonte: OrthoInfo
A epicondilite lateral, comumente conhecida como “cotovelo de tenista”, é uma condição que causa dor e inflamação no lado externo do cotovelo, mais especificamente na região do epicôndilo lateral do úmero. Este problema é frequentemente resultado do estresse repetitivo e do uso excessivo dos músculos do antebraço, levando a microlesões nos tendões que se ligam ao epicôndilo lateral.
Embora o nome sugira uma associação com o tênis, a epicondilite lateral pode afetar qualquer pessoa que realize atividades que exijam movimentos repetitivos do pulso e do antebraço, como pintura, carpintaria, uso de ferramentas manuais e até mesmo digitação. Fatores de risco incluem atividades ocupacionais ou recreativas que envolvem movimentos repetitivos, além de uma predisposição individual devido à idade, sendo mais comum em indivíduos entre 30 e 50 anos.

Os sintomas da epicondilite lateral incluem:
O diagnóstico da epicondilite lateral é geralmente clínico, baseado na história médica e em um exame físico. Testes específicos, como o teste de Cozen ou o teste do moinho, podem ser realizados para confirmar o diagnóstico. Exames de imagem, como radiografias ou ultrassonografias, raramente são necessários, mas podem ser utilizados para excluir outras condições.
O tratamento da epicondilite lateral foca no alívio da dor e na promoção da cicatrização dos tendões. As opções de tratamento incluem:
A epicondilite lateral é uma condição comum que responde bem ao tratamento conservador na maioria dos casos. A chave para a recuperação eficaz é o reconhecimento precoce dos sintomas e a implementação de estratégias de tratamento adequadas. Se você está sofrendo de dor no cotovelo e suspeita de epicondilite lateral, é importante procurar avaliação médica para obter o diagnóstico correto e iniciar o melhorplano de tratamento para suas necessidades.
A tendinite calcárea é uma das causas de dor no ombro caracterizada por dor intensa e aguda no ombro, é causada pelo acúmulo de pontos de calcificação no interior do tendão ou da bursa. Acomete principalmente mulheres numa faixa etária acima de 40 anos, com predomínio do lado direito, podendo ser bilateral em 20% dos casos.
A causa da tendinite calcárea é controversa, e o que se sabe até hoje é que existem várias teorias e poucas certezas. Sabe-se que alguns fatores agressores (degeneração, alterações genéticas, alterações enzimáticas, etc…) causam alterações nas células dos tendões, e estas passariam a formar as calcificações.
A tendinite calcárea aparece de forma episódica com quadro de dor extremamente intensa, e que pode durar dias. O paciente apresentará vários episódios de dor até que a calcificação seja completamente absorvida pelo organismo, o que pode durar meses a anos.
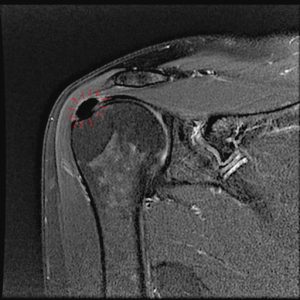
O diagnóstico se faz a partir de uma suspeita clínica caracterizada por dor intensa, aguda e sem trauma associado; e exames complementares de RX e Ressonância Nuclear Magnética (RNM). No RX é possível visualizar a calcificação e na RNM se exclui outras causas de dor (bursites, rotura do tendão, etc…) e também é possível saber a localização e tamanho do depósito de cálcio.
Ultrasonografia tendinite calcárea
O tratamento varia de acordo com a dor e com a fase da calcificação. Geralmente a fase de reabsorção é a que mais dói e é quando o paciente procura o serviço médico. Dentre as opções de tratamento estao:
Casos crônicos de tendinite calcárea que não melhoram com os tratamentos descritos anteriormente são candidatos ao tratamento cirúrgico.
A retirada da calcificação é realizada por artroscopia, um procedimento minimamente invasivo que utiliza câmeras para sua realização. A calcificação é removida e o tendão suturado (se estiver danificado).
Fonte Orthoinfo
A luxação recidivante do ombro refere-se à ocorrência repetida de deslocamento da articulação do ombro, onde a cabeça do úmero sai da cavidade glenoidal da escápula. Essa condição não só causa dor significativa e desconforto para o paciente, mas também pode levar a danos mais graves e crônicos na articulação do ombro se não for tratada adequadamente.
A luxação recidivante do ombro é mais comum em jovens ativos e atletas, especialmente em esportes que envolvem movimentos repetitivos do braço ou contatos físicos, como basquete, vôlei, rugby e futebol americano. Fatores que contribuem para essa condição incluem a laxidão ligamentar, lesões anteriores no ombro que enfraqueceram os tecidos de suporte, e defeitos ósseos ou musculares que comprometem a estabilidade do ombro.
Os principais sintomas incluem:
O diagnóstico da luxação recidivante do ombro envolve um exame físico detalhado e a revisão da história médica do paciente. Exames de imagem como radiografias, ressonância magnética (RM) ou tomografia computadorizada (TC) podem ser necessários para avaliar a extensão dos danos aos tecidos moles, ligamentos e ossos da articulação do ombro.
O tratamento varia de acordo com a severidade da condição e pode incluir:
A luxação recidivante do ombro é uma condição séria que requer atenção médica adequada. Através de uma combinação de tratamentos conservadores e, se necessário, intervenção cirúrgica, muitos pacientes podem alcançar uma recuperação completa e retornar às suas atividades normais sem dor ou limitação. Se você está experimentando sintomas de luxação recidivante do ombro, é crucial procurar avaliação ortopédica para um diagnóstico preciso e plano de tratamento personalizado.
O músculo bíceps encontra-se na região frontal do braço, conectando-se aos ossos do ombro e do cotovelo por meio de tendões, que são robustos cordões de tecido fibroso que ancoram os músculos aos ossos.
Uma vez rompido, o tendão do bíceps no cotovelo não se regenera e cicatriza por conta própria. Outros músculos do braço responsáveis pela flexão do cotovelo suprem parcialmente a perda da forca do tendão do bíceps, porém os músculos responsáveis pela supinação (movimento de rotação do antebraço, indo da posição de palma para baixo para a posição de palma para cima) não conseguem suprir de forma eficaz a perda da força do tendão do bíceps. A supinação é crucial para atividades que demandam forças de preensão.
A cirurgia se faz necessária naqueles pacientes de desejam ou necessitam restaurar a força do braço a níveis quase normais. No entanto, pacientes que não necessitam da funcionalidade completa do braço podem optar por tratamento não cirúrgico como uma alternativa viável.
No momento da lesão inicial, o paciente geralmente vivencia uma sensação de estalido ou de ruptura do tecido do tendão, seguida por dor localizada. Posteriormente, desenvolve-se uma deformidade no braço. A equimose (coloração roxa) surge em estágios subsequentes, acompanhada por dor e uma perda de força notável durante os movimentos de flexão e, principalmente, supinação do cotovelo.
O diagnóstico da lesão distal do bíceps baseia-se em testes específicos realizados durante o exame físico, destacando-se a observação de deformidades típicas, como o encurtamento do ventre muscular do bíceps. Além disso, a investigação é complementada por exames de imagem, incluindo:
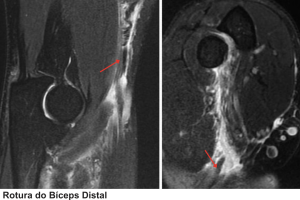
A cirurgia é geralmente necessária para restabelecer completamente a força e a função do braço ao reconectar o tendão ao osso.
O tratamento não cirúrgico pode ser uma opção considerada nos seguintes casos:
A escolha entre tratamento cirúrgico e não cirúrgico depende de vários fatores, incluindo as necessidades individuais do paciente, a extensão da lesão e os riscos associados a cada abordagem. O médico avaliará esses elementos para determinar a melhor estratégia de tratamento.
A cirurgia para reparar o tendão deve ser realizada nas primeiras 2 a 3 semanas após a lesão. Após esse período, tanto o tendão quanto o músculo bíceps iniciam o processo de cicatrização e encurtamento, tornando desafiador ou até impossível restaurar completamente a função do braço por meio da cirurgia. Embora existam opções disponíveis para pacientes que buscam tratamento cirúrgico após esse intervalo, elas tendem a ser mais complexas e geralmente apresentam menor taxa de sucesso.
Uma opção cirúrgica comum para reparar o tendão é fixá-lo com pontos por meio de furos feitos no osso do rádio. Outra técnica consiste em fixar o tendão ao osso usando pequenos implantes metálicos, conhecidos como âncoras de sutura ou botões.
Cada abordagem tem seus prós e contras. É fundamental discutir as opções disponíveis com seu médico, levando em consideração fatores como a extensão da lesão, a saúde geral do paciente e as metas específicas de recuperação. Essa conversa ajudará a determinar a melhor estratégia cirúrgica para o caso individual.
A porção superior do músculo bíceps apresenta dois tendões que o conectam aos ossos do ombro. A cabeça longa anexa-se à parte superior da cavidade do ombro, conhecida como glenóide. Enquanto isso, a cabeça curta está ligada a uma saliência na omoplata chamada processo coracóide.
A cabeça longa do tendão do bíceps é mais suscetível a lesões, principalmente devido à sua trajetória vulnerável ao passar pela articulação do ombro até o ponto de fixação. Felizmente, o bíceps possui duas inserções no ombro. A cabeça curta do bíceps raramente sofre rupturas. Devido a essa segunda fixação, a maioria das pessoas consegue manter o uso do bíceps mesmo após uma ruptura completa da cabeça longa, o que contribui para a funcionalidade do músculo.
O risco de rotura do tendão aumenta em situações como:
Os sintomas de uma ruptura do tendão do bíceps podem incluir:
Esses sinais indicam uma possível ruptura do tendão do bíceps e requerem avaliação médica para determinar o curso apropriado de tratamento.
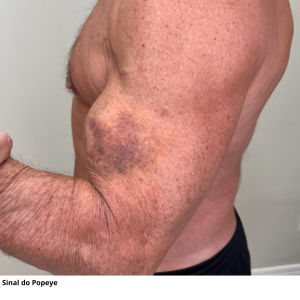
A ressonância magnética (RNM) é uma técnica de imagem que produz imagens mais detalhadas dos tecidos moles em comparação com os raios X. Essa modalidade de exame é capaz de revelar tanto rupturas parciais quanto completas nos tecidos, fornecendo informações precisas sobre a extensão da lesão. A RNM é frequentemente utilizada para diagnosticar lesões nos tendões, incluindo rupturas no tendão do bíceps, devido à sua capacidade de visualizar detalhes anatômicos e identificar alterações nos tecidos moles.
O tratamento não cirúrgico é uma opção viável para muitas pessoas, especialmente quando a dor causada pela ruptura do tendão da cabeça longa do bíceps desaparece com o tempo e a fraqueza leve ou deformidade no braço não causa grande incômodo. Se estruturas mais críticas, como o manguito rotador, não foram comprometidas, o tratamento conservador pode incluir:
É importante seguir as orientações do médico e, se necessário, do fisioterapeuta, para garantir uma recuperação eficaz e minimizar possíveis complicações.
O tratamento cirúrgico para uma ruptura do tendão da cabeça longa do bíceps é raramente necessário, mas pode ser considerado em casos onde há dores significativas, ou quando uma recuperação completa da força é crucial, como em atletas ou trabalhadores manuais. A cirurgia também pode ser uma opção para indivíduos com rupturas parciais cujos sintomas não são aliviados pelo tratamento não cirúrgico.
O procedimento cirúrgico busca reparar o tendão com incisões mínimas, e o objetivo é restabelecer a fixação do tendão rompido ao osso. O médico discutirá as opções mais adequadas para o caso específico do paciente.
Complicações são raras, e a re-ruptura do tendão reparado é um evento incomum. Após a cirurgia, é possível que o ombro seja temporariamente imobilizado com o uso de uma tipoia, e a reabilitação será parte integrante do processo de recuperação.
Fonte: OrthoInfo
A tendinite do bíceps é uma inflamação do tendão do bíceps, causa fraqueza e dor na parte da frente do ombro. Muitas vezes, esses sintomas podem ser aliviados com repouso e medicamentos. Em casos graves, pode ser necessário realizar uma cirurgia para reparar o tendão.
Na maioria dos casos, a lesão no tendão do bíceps ocorre devido às atividades diárias ao longo da vida, ao envelhecimento e consequente ao enfraquecimento gradual dos tendões. Esse processo degenerativo pode ser agravado pelo uso excessivo tanto em atividades esportivas quanto em atividades profissionais com movimentos repetidos.
Esportes, especialmente aqueles que envolvem movimentos repetitivos acima da cabeça, como natação, tênis e beach tênis, também aumentam o risco de tendinite do bíceps.
O médico irá solicitar uma radiografia (RX) e uma Ressonância Nuclear Magnética (RNM) para o correto diagnóstico da lesão.
O tratamento inicial geralmente envolve abordagens simples, as quais costumam ser eficazes na maioria dos pacientes sem a necessidade de cirurgia.
A cirurgia está indicada quando não há melhora com o tratamento não cirúrgico.
Fonte: OrthoInfo
A artrose é caracterizada pelo desgaste da cartilagem que reveste uma articulação, uma vez gasta a cartilagema articulação sofre um processo inflamatório e consequentemente causa dor e perda de mobilidade. A artrose não tem cura, mas existem vários tratamentos para manter o paciente sem dor e ativo.
Conhecida também como artrite “degenerativa”, a osteoartrite é uma condição que afeta a superfície externa lisa (cartilagem articular) dos ossos. À medida que a cartilagem articular se desgasta, ela se torna áspera e irregular, reduzindo o espaço protetor entre os ossos. Durante o movimento, os ossos da articulação se atritam, causando dor.
Conforme a doença avança, qualquer movimento do ombro pode causar dor. A dor durante a noite é comum e pode dificultar o sono.
Raio X: as radiografias de um ombro com artrite revelarão um estreitamento do espaço articular, alterações ósseas e a formação de protuberâncias ósseas, conhecidas como osteófitos.
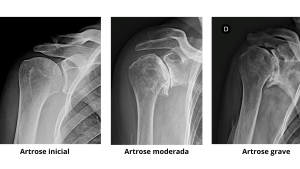
Casos leves de artrose glenoumeral podem ser tratados com artroscopia. Durante a artroscopia, é feita uma limpeza interna da articulação, removendo tecidos danificados e esporões ósseos (osteófitos). Embora esse procedimento proporcione alívio da dor, não é capaz de curar completamente a artrite. Caso a artrite progrida, pode ser necessário recorrer a cirurgias adicionais no futuro.
A cirurgia de substituição da articulação do ombro é uma opção de tratamento para casos avançados de artrose na articulação glenoumeral. Durante o procedimento, as partes comprometidas do ombro são removidas e substituídas por componentes artificiais, conhecidos como próteses. Essa abordagem visa restaurar a função e aliviar a dor no ombro afetado. O tratamento cirúrgico com prótese da artrose do ombro geralmente é muito eficaz na redução da dor e na restauração do movimento, e restaura a qualidade de vida do paciente.
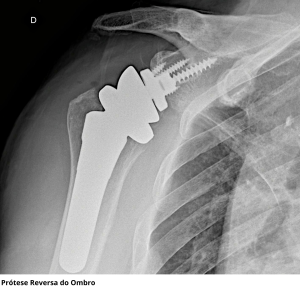
Pesquisas em andamento são dedicadas a compreender a artrite no ombro e avançar nas opções de tratamento.
Fonte: OrthoInfo
A Síndrome do Impacto do Ombro, também conhecida como Síndrome de Impacto Subacromial, é uma condição ortopédica comum que ocorre quando os tendões do manguito rotador ficam presos e comprimidos durante os movimentos do ombro. Isso leva a dor e a limitação funcional, afetando a capacidade de realizar atividades cotidianas.
A Síndrome do Impacto geralmente resulta do uso excessivo do ombro em atividades que envolvem movimentos acima da cabeça, como arremessar, nadar, ou pintar. Também pode ser causada por uma anatomia anormal do ombro, lesões, desgaste relacionado à idade, ou inflamação dos tendões do manguito rotador.
Os sintomas mais comuns incluem:
O diagnóstico é feito com base no histórico médico do paciente, exame físico e, muitas vezes, confirmado com exames de imagem como radiografias, ultrassonografia ou ressonância magnética. Esses exames ajudam a descartar outras condições e a avaliar a extensão do dano ao manguito rotador e estruturas adjacentes.
O tratamento inicial da Síndrome do Impacto é conservador e pode incluir:
Em situações em que o tratamento conservador não traz alívio, ou em casos de lesões mais graves, a intervenção cirúrgica pode ser necessária. A cirurgia pode envolver a descompressão subacromial, que é a remoção de tecido inflamado ou ósseo para criar mais espaço para os tendões do manguito rotador.
A Síndrome do Impacto do Ombro é uma causa comum de dor e incapacidade relacionadas ao ombro, mas com o diagnóstico e tratamento corretos, muitos pacientes podem recuperar a função e aliviar a dor. É importante que indivíduos com sintomas de Síndrome do Impacto procurem avaliação médica precoce para evitar o agravamento da condição.
A artrose acromioclavicular é uma condição degenerativa que afeta a articulação acromioclavicular, localizada no topo do ombro, onde a clavícula encontra a parte mais alta da escápula (acromio). Comumente referida como “ombro do halterofilista” devido à sua prevalência entre aqueles que praticam levantamento de peso, essa condição pode afetar qualquer pessoa devido a uma variedade de fatores.
A artrose acromioclavicular pode ser causada por desgaste progressivo associado à idade, lesões traumáticas (como quedas ou impactos diretos no ombro), uso excessivo do ombro em atividades esportivas ou profissionais, e predisposição genética para problemas articulares. Atividades que exigem movimentos repetitivos do braço acima da cabeça ou levantamento de pesos são fatores de risco significativos.
Os sintomas da artrose acromioclavicular variam em gravidade, incluindo dor no topo do ombro que pode irradiar para a parte da frente ou traseira do ombro, sensibilidade ao toque na região da articulação, diminuição da amplitude de movimento e sensação de crepitação (barulho) ao mover o ombro. A dor pode se agravar ao realizar atividades que exigem levantar o braço ou ao carregar objetos pesados.
O diagnóstico da artrose acromioclavicular é feito com base no histórico clínico do paciente, exame físico e confirmado por meio de imagens, como radiografias, que podem mostrar o estreitamento do espaço articular e a presença de osteófitos (esporões ósseos). Ultrassonografia ou ressonância magnética também podem ser utilizadas para avaliar a extensão do dano aos tecidos moles circundantes.
O tratamento da artrose acromioclavicular visa aliviar a dor e melhorar a função do ombro. As opções de tratamento incluem:
A artrose acromioclavicular é uma condição comum que pode afetar significativamente a qualidade de vida. No entanto, com um diagnóstico precoce e um plano de tratamento adequado, muitos pacientes conseguem controlar os sintomas e manter uma vida ativa. Se você está enfrentando dor no ombro ou qualquer um dos sintomas descritos, é importante consultar um especialista em ortopedia para uma avaliação completa e orientação sobre as melhores opções de tratamento para sua condição específica.
A capsulite adesiva, popularmente conhecida como “ombro congelado”, é uma condição dolorosa que leva à rigidez significativa da articulação do ombro, limitando a amplitude de movimento e afetando a qualidade de vida do paciente. Caracteriza-se pela inflamação, espessamento e eventual retração da cápsula que envolve a articulação do ombro.
Embora a causa exata da capsulite adesiva seja desconhecida, ela é frequentemente associada a períodos prolongados de imobilização, diabetes mellitus, doenças da tireoide, e cirurgias ou lesões prévias no ombro. A condição é mais comum em pessoas entre 40 e 60 anos, especialmente mulheres.
A capsulite adesiva desenvolve-se em três estágios:
O diagnóstico da capsulite adesiva é principalmente clínico, baseado no histórico do paciente e no exame físico. Exames de imagem, como radiografias, ressonância magnética ou ultrassonografia, podem ser utilizados para descartar outras condições que possam mimetizar os sintomas da capsulite adesiva.
O tratamento da capsulite adesiva tem como objetivo aliviar a dor e restaurar a amplitude de movimento. As opções incluem:
A capsulite adesiva é uma condição complexa que requer uma abordagem cuidadosa e personalizada para o tratamento. Com o gerenciamento adequado, a maioria dos pacientes pode esperar uma recuperação significativa da função e uma diminuição da dor. Se você está experimentando sintomas de ombro congelado, é crucial procurar avaliação e tratamento de um especialista em ortopedia para garantir o melhor resultado possível.
